Остеопения: причините, симптомите и лечението на това състояние
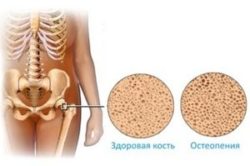
Остеопенията е състояние, характеризиращо се с намаляване на плътността на костната тъкан и нейното разреждане. В резултат костите стават по-крехки, склонни към фрактури.
Тъй като намаляването на костната плътност може да се наблюдава при различни заболявания, терминът „остеопения“ се отнася до група заболявания, които включват остеопороза, остеомалация и други. В някои случаи остеопенията може да бъде вариант на нормата.
Съдържание на страницата
Механизми на развитие
По време на живота на човека костната тъкан на, както и повечето други, постоянно изложени на самообновяване: старите клетки умират и се изчистват от тялото (процес на резорбция), на тяхно място са нови (синтез). Пълното подновяване на тъканта на различни скелетни кости на възрастен човек отнема средно от една година до дванадесет години. Синтезът и резорбцията са компоненти на един единствен процес – метаболизма на костната тъкан.
 За синтез (формация) в костни тъкани отговори остеобластни клетки, създавайки органичен скелет (матрица) костната минерализация и осигуряване на нейната неорганично вещество – калций и фосфор. Функциите на остеокластните клетки, от друга страна, се състоят в унищожаването на костната тъкан.
За синтез (формация) в костни тъкани отговори остеобластни клетки, създавайки органичен скелет (матрица) костната минерализация и осигуряване на нейната неорганично вещество – калций и фосфор. Функциите на остеокластните клетки, от друга страна, се състоят в унищожаването на костната тъкан.
Основните фактори, влияещи върху метаболизма на костната тъкан:
- количеството на строителния материал за костите – калций, фосфор за придаване на кост на твърдостта и протеини за образуване на органична рамка (матрица);
- асимилация на този строителен материал;
- ниво на калцитриол;
- ниво на паратиреоиден хормон;
- нивото на калцитонина;
- нивото на половите хормони.
Остеопенията е следствие от нарушения на органите, които водят до промяна на тези фактори.
Доброто усвояване на калций и фосфор се дължи на:
- нормална дейност на храносмилателната система;
- адекватен прием на мазнини;
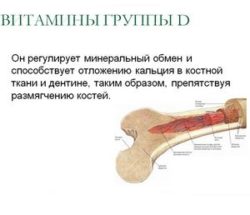
- достатъчно количество витамини D.
Витамините от група D, които влизат в тялото с храна или се синтезират в кожата под въздействието на ултравиолетовите лъчи, са предшественици на хормона калцитриол. Тези витамини са разтворими в мазнини, поради което не могат да се абсорбират при липса на мазнини в храната.
Калцитриолът се образува от витамините от група D, главно в бъбреците. Този хормон изпълнява следните функции:
- улеснява абсорбцията на фосфати и калций в червата;
- стимулира активността на остеобластите и остеокластите;
- стимулира костната минерализация;
- потиска синтеза на паратиреоиден хормон.
Паратироидният хормон или паратироидният хормон се произвеждат от паращитовидни жлези. Неговите функции:
 високото ниво на паратиреоиден хормон активира остеокластите и инициира процеса на резорбция;
високото ниво на паратиреоиден хормон активира остеокластите и инициира процеса на резорбция;- ниското ниво допринася за образуването на костна тъкан;
- предотвратява отделянето на бъбреците от тялото на калий;
- насърчава екскрецията на фосфати;
- заедно с калцитриол подобрява асимилацията на калций и фосфат.
Калцитонин се синтезира от щитовидната жлеза. Този хормон намалява активността на остеокластите, като осигурява повишена костна минерализация.
Женски полови хормони – естрогени – активират остеобласти. Андрогените (мъжките полови хормони) допринасят за увеличаване на костната маса.
По този начин забавянето на образуването на костна тъкан и / или ускоряването на нейната резорбция най-често се дължи на:
- недостиг на храна от калций, фосфор, протеини, мазнини, витамини от група D, както и дефицит на ултравиолетова експозиция;
- нарушение на функциите на храносмилателната система;
- намалено производство на калцитриол, калцитонин и полови хормони;
- повишен синтез на паратиреоиден хормон.
Други фактори, водещи до намаляване на костната маса:
- Дефицит на витамин С;
- промяна на киселинно-базовия баланс в посока на понижаване на рН (ацидоза);
- повишаване нивото на тироидни хормони, секретирани от щитовидната жлеза;
- почти пълно изключване на физическо натоварване;
- и рядък фактор е състоянието на безтегловност.
Максималната маса на костната тъкан се фиксира на тридесет години. След това започва да намалява.
Причини за остеопения
Най-често заболяването се развива на фона на следните патологични (анормални) и физиологични (нормални) състояния:
 стареене;
стареене;- менопаузата;
- генетично предразположение;
- заболявания и увреждания на хипофизната жлеза;
- заболявания и наранявания на щитовидната жлеза и паращитовидните жлези;
- недостатъчно развитие, някои заболявания на сексуални жлези, придружени от рязък спад в секрецията или отстраняване на яйчниците при жените и тестисите при мъжете;
- някои наследствени заболявания на съединителната тъкан (синдром на Марфан, несъвършена остеогенеза);
- някои заболявания на стомаха, черния дроб, панкреаса, червата, придружени от синдром на нарушена абсорбция;
- скорбут;
- мавческа клетъчна левкемия (системна мастоцитоза);
- множествена миелома;
- някои видове белодробни тумори, GIT и бронхи;
- рак на простатата;
- захарен диабет (предимно инсулин-зависим);
- анорексия;
- бъбречни и надбъбречни заболявания;
- отравяне с алуминий.
Други фактори, предизвикващи развитието на болестта:
- алкохолизъм;
- тютюнопушене
- дългосрочно почивка в леглото или липса на мобилност, свързани с други причини;
- лечение с кортикостероиди в продължение на три или повече месеца;
- дългосрочно лечение с антикоагуланти (лекарства, които увеличават времето за съсирване);
- продължителна употреба на антиацидни средства (лекарства за понижаване на киселинността на стомаха);
- химиотерапия и лъчева терапия.
В допълнение, вероятността от ранно развитие на остеопения от типа остеопороза повишава относително ниската костна маса на тридесетгодишна възраст. Рисковите фактори за това състояние включват:
 вродени малформации на образуването на костна тъкан;
вродени малформации на образуването на костна тъкан;- ниско хранене в детството и юношеството, очарование от различни диети;
- чести бременности;
- продължително кърмене;
- астенична физика с намаляване на мастния слой.
Видове остеопения
Най-често срещаните видове остеопения са:
- остеопороза;
- остеомалация.
Често и при двата вида остеопения се наблюдават пациенти.
Остеопороза
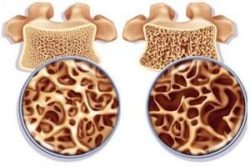
Остеопорозата се характеризира с потискане на активността на остеобластите, в резултат на което намаляването на костната маса се дължи както на загубата на органичната структура, така и на липсата на минерализация.
При остеопорозата костите се разтварят – така наречените греди. Разреждането води до перфорация и фрактури, което увеличава крехкостта на костите.
Най-често остеопорозата се развива на фона на хипоестрогенството – спад в производството на естроген. Заболяването се развива при жени след менопауза (след 50 години), или по-рано, ако стимулиране лекарство изкуствена менопауза, отстраняване на яйчниците или началото на изчезването на техните функции.
Друга често срещана форма е сенилната остеопороза, която се проявява средно след 70 години. Тази форма е свързана както с общото изчезване на активността на факторите, които стимулират костно образуване, така и с добавянето на болести, срещу които се развива остеопения. Липсата на мобилност утежнява ситуацията.
Остеомалация
При остеомалация, образуването на матрицата не се нарушава (и дори може да се увеличи), но калций и фосфор се измиват от костта. В този случай костите „омекват“, което води до тяхната деформация и повишена чупливост.
 Остеопенията от този тип е свързана с недостиг на калций, фосфор и витамини от група D. Основните причини:
Остеопенията от този тип е свързана с недостиг на калций, фосфор и витамини от група D. Основните причини:
- храносмилателна (недостиг на храна);
- нарушение на усвояването.
Хранителната форма, свързана с дефицит на калций и витамин D, обикновено се среща при деца.
Други състояния, придружени от намаляване на костната плътност:
- фибро-кистозен остеит – повишена резорбция на матрицата и неорганичните вещества с подмяна на засегнатата област с фиброзна тъкан; този тип е свързан с повишаване на паратиреоидния хормон и възниква срещу паратироидната болест;
- хипостоза, свързана с наследствени и вродени заболявания, в резултат на което дефицитът на костна маса се поставя в детството и юношеството – на етапа на развитие на скелета;
- физиологична свързана с възрастта костна атрофия (вариант на нормата), при която, заедно с изрязването на някои структури, се наблюдава адаптивно укрепване на други, в резултат на което фрактурите не могат да се наблюдават по-често, отколкото в населението.
Има първична и вторична остеопения. Първичната остеопения се развива на фона на хипоестерония, хранителни причини, дължащи се на сенилна възраст. Вторичното е свързано с основното заболяване, което косвено причинява изтъняването на костната тъкан.
Симптоми
Остеопения често е асимптоматична, включително тези със значителни лезии на кост (особено остеопороза, остеомалация често е придружено от силна болка). Дори гръбначните фрактури, причинени от раздробяването им под собственото им тегло, не могат да причинят остра болка. Специфични симптоми, не, понякога остеопенията се съпътства от следните симптоми:
- болка в долната част на гърба и кръста;
- мускулна слабост;
- обща умора;
- разтърсваща походка.
Тъй като процесът напредва, болката в гърба става интензивна и постоянна, а също така се присъединява:
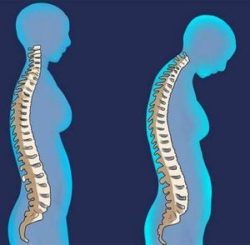 болка в други кости;
болка в други кости;- промяна на позата;
- намаляване на растежа (поради спонтанни вертебрални фрактури).
Спонтанните фрактури се наричат костни фрактури, които се срещат под въздействието на незначителен ефект, който обикновено не може да доведе до фрактури. Такива фрактури са типичен знак за остеопения.
Най-страховито е фрактура на шията на бедрото. Опасността не е само фрактура, а усложнения, свързани с продължителна неподвижност: пневмония, тромбоза.
Как се диагностицира лекарят?
Диагнозата се определя от данните от хардуерните и лабораторни тестове.
Хардуерна диагностика
Съвременни методи за диагностициране на остеопения:
- двуенергийна рентгенова абсорбциометрия (DEPA) или рентгенова динамика;
- ултразвукова денситометрия.
Ултразвукът е най-безопасен за здравето, но е по-малко точен от DERA. Редовната ултразвукова диагноза се препоръчва за представители на рискови групи:
- мъже и жени над 65 години;
- на по-ранна възраст – жени с ранно начало (до 45 години) менопауза;
- независимо от пола и възрастта – на лица със спонтанни фрактури и / или рискови фактори за остеопения в историята.
При подозрение за остеопения въз основа на ултразвукови резултати, DERA се възлага да потвърди диагнозата. В DERA има критерий, чрез който може да се прецени тежестта на остеопенията. Ако стойността на този критерий е по-малка от -2,5, това показва тежко увреждане на костната тъкан.
Лабораторната диагностика се използва за определяне на вида остеопения.
Лабораторни методи
Лабораторните тестове се използват както за диагностициране на остеопения, така и за оценка на ефективността на предписаното лечение. Такива тестове включват:
- деоксипиридинолин урината е един от костния матричен колаген;
- кръвни тестове:
- активност на костната изоензимна алкална фосфатаза – маркер на активното делене на остеобласти;
- остеокалцинът е основният колагенов протеин на костната матрица;
- Бета кръстосани обиколки – маркер на костната резорбция;
- P1NP – маркер на костния метаболизъм;
- паратироиден хормон, калцитонин, калцитриол – маркери за хормонално регулиране на костния метаболизъм;
- калций, витамин D – показват недостатъчен прием или нарушена абсорбция.
В някои случаи е необходимо да се пристъпи към биопсия – като се вземе малко парче костна тъкан и се изследва под микроскоп.
Лечение
На първо място, е необходимо да се елиминират рисковите фактори (при вторична остеопения, това лечение на заболяване, което е причинило промени в костната тъкан). Ако се появи такава възможност, остеопенията ще бъде напълно излекувана. За съжаление, това не винаги е възможно.
Лечението е сложно, включва следните дейности:
- терапевтична гимнастика, ходене (с постепенно увеличаване на товара);
- отказ от тютюнопушене;
- диета;
- употребата на лекарства;
- със значителни повреди – носещи корсети, бинтове, за да се избегнат счупвания.
Диета
Диетата може напълно да излекува храносмилателната остеомалация, а също така допринася за известно подобрение в образуването на костна тъкан при остеопороза.
Основни принципи на храненето:
 поддържане на нормален баланс на влакна, мазнини, въглехидрати: пропорции съответно 1: 1-1,2: 4-4,8;
поддържане на нормален баланс на влакна, мазнини, въглехидрати: пропорции съответно 1: 1-1,2: 4-4,8;- използването на храни, богати на калций, витамин D, фосфор:
- източници на калций (нормата от 800-1200 mg на ден): млечни продукти, бобови растения, билки;
- източници на витамин D (норма 5 μg): масло, сметана, мазни риби, яйца от черен дроб и риба, яйчни жълтъци;
- източници на фосфор (норма 800-1200 mg): бобови растения, сусам, зърнени храни, риба, месни субпродукти, месо;
- доставка на магнезий, витамин С:
- магнезий (320-420 mg): сушени плодове, ядки, зърнени храни
- витамин С (70 – 100 мг): цитрусови плодове, куче рози, касис, зеленчуци;
- при остеопороза основният източник на протеини трябва да бъдат цели (не обезмаслени) млечни продукти, съдържащи калций и мазнини, необходими за нормалната му асимилация;
- при остеопороза най-добрият избор на източници на витамини и макро елементи (с изключение на калций) – вегетативни продукти;
- ограничаване на употребата на спиртни напитки, кафе, силен чай, газирани напитки.
- Изключване на твърде солени или сладки ястия.
Данните за диетичното хранене трябва да бъдат обсъдени с лекуващия лекар, който ще ви помогне да изберете оптимална диета в зависимост от индивидуалните характеристики.
Принципи на лечение на наркотици
При постменопаузална и сенилна остеопороза лекарствата обикновено се предписват само когато критерият за рентгенова динамика е по-малък от -2,5. Лечението на остеопорозата позволява временно спиране на процеса и натрупване на костна маса, след което болестта продължава известно време без фрактури и други усложнения.
 За лечение на остеопороза и остеомалация се използват абсолютно различни лекарства. В допълнение, изборът им зависи от основната причина, която е причинила промени в костната тъкан.
За лечение на остеопороза и остеомалация се използват абсолютно различни лекарства. В допълнение, изборът им зависи от основната причина, която е причинила промени в костната тъкан.
Лечението трябва да бъде предписано от лекаря след установяване на окончателната диагноза и след внимателно проследяване на пациента. Тъй като лекарствата за лечение на остеопения в повечето случаи не са безвредни, самолечението може да доведе до сериозни последици.
Вредите от самолечение
Някои хора, след като са си измислили диагноза, предписват сами лечение, толкова повече медийна реклама твърди безпрецедентната ефективност и безопасност на някои лекарства.
Вземете същия калций D3 – Получаване на калций с витамин D. Група Първо, продължителна употреба на този инструмент може да доведе до хиперкалцемия – калциев увеличение в серума, с тежки усложнения от почти всички органи и системи. И използването на този „безобиден“ лекарство на пациенти, лекувани с кортикостероиди, и в рамките на половин година след оттеглянето си, може да доведе до образуване на камъни в бъбреците.
Неконтролираното използване estrogensoderjath лекарства, препоръчани за лечение на остеопороза след менопауза, значително увеличава вероятността от gormonoindutsirovannyh злокачествени тумори – рак на ендометриума и гърдата.
Този списък може да продължи безкрайно.
Предотвратяване
Предотвратяването на остеопенията трябва да започне много преди навършване на тридесетте години, за да се постигне натрупването на максимална възможна маса на костната тъкан. За целта следва да се спазват следните правила:
- Ограничете пушенето (по-добре е да откажете или изобщо да не започнете) и да пиете;
- редовно отнема време да ходят на чист въздух и да се упражняват;
- да се ограничи тежък физически труд (включително спортни товари);
- по време на бременност и кърмене – предотвратяване на недостиг на калций (само по лекарско предписание);
- да се придържате към балансирана диета, да се отказвате от моно диети и диети с рязко ограничаване на всички хранителни вещества (освен ако не е медицински диета, предписана от лекар);
- стойте на слънце всеки ден в продължение на поне 10 минути.
Дори ако болестта не може да бъде напълно излекувана, изброените дейности ще бъдат полезни в случай на вече развита патология – те помагат за забавяне на процеса.
ВАЖНО 👩⚕️ Опитах всички, всички рецепти от народната медицина, от разтриване с чесън, вани за крака и гимнастика до компрес с урина. Не мога да кажа, че нещо ми помогна особено. Решението дойде неочаквано ...
Опитах всички, всички рецепти от народната медицина, от разтриване с чесън, вани за крака и гимнастика до компрес с урина. Не мога да кажа, че нещо ми помогна особено. Решението дойде неочаквано ...
|

 високото ниво на паратиреоиден хормон активира остеокластите и инициира процеса на резорбция;
високото ниво на паратиреоиден хормон активира остеокластите и инициира процеса на резорбция; стареене;
стареене; вродени малформации на образуването на костна тъкан;
вродени малформации на образуването на костна тъкан; болка в други кости;
болка в други кости; поддържане на нормален баланс на влакна, мазнини, въглехидрати: пропорции съответно 1: 1-1,2: 4-4,8;
поддържане на нормален баланс на влакна, мазнини, въглехидрати: пропорции съответно 1: 1-1,2: 4-4,8;

